
最近几年,我们习惯从技术、伦理与监管等方面讨论医疗AI的落地问题——数据隐私、模型幻觉、责任归属等。但我们忽略了一个重要事实,医疗AI最直接的客户是医院:
从医院自身的成本—收益视角来看,医疗AI到底是不是一笔划算的投入?
答案可能比想象中更复杂。
本文尝试结合医保政策背景与近期的一些研究,从“医院如何算账”的角度出发,讨论AI在医疗中的落地问题。相关讨论在学界和产业界都还不算充分,这里更多是抛砖引玉,也欢迎不同视角的补充。
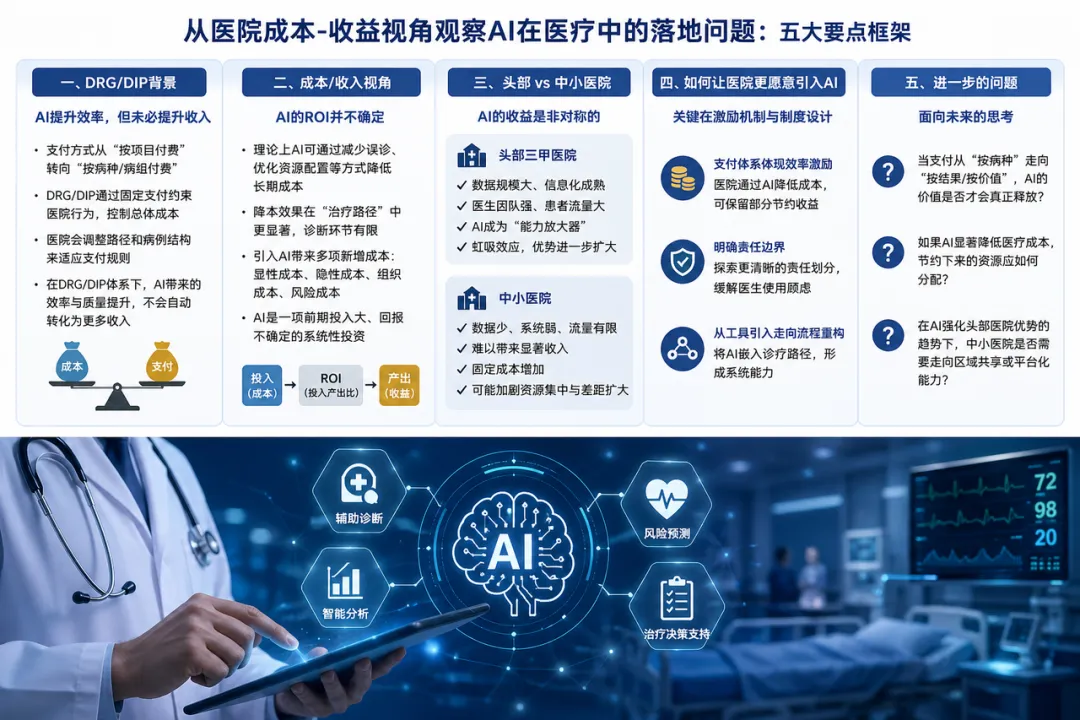
图 本文的主要内容概览
1
DRG / DIP背景:
AI提升效率,但未必提升收入
近年来,在国家医保局主导下,中国医疗体系正从“按项目付费”转向DRG(按疾病诊断相关组)和DIP(按病种分值付费)。
(https://www.nhsa.gov.cn/art/2025/8/15/art_105_17575.html?utm_source=chatgpt.com)
这一改革本质上将医院收入从“做多少项目收多少钱”,转变为:“一个病种,对应一笔相对固定的支付”。
DRG最早可以追溯到20世纪60年代耶鲁大学的研究,并在1983年进入美国医保体系。国内从2014年开始试点,到2023年基本已经覆盖大多数地区,且仍在持续优化分组规则。
在学术上,2026年发表在 Health Policy and Technology 上的一项系统性研究(Wang等)发现,DRG实施后,人均住院费用显著下降,平均每月降低约700元左右,说明支付方式确实对成本形成了压制。
但更重要的是,这种压制并不是简单的“降本增效”,而是改变了医院行为模式。北京大学团队在 BMC Health Services Research(2024)基于22万例住院数据的实证研究显示,DIP实施后,部分病种的总费用和住院日反而上升,提示医院会通过进行路径调整、病例结构优化等方式应对支付规则。
这意味着:
在DRG/DIP体系下,AI提升的“效率”和“质量”,并不会自动转化为“更多收入”。
2
从成本 / 收入视角看:
AI的ROI并不确定
经济学上有个术语,ROI——投入产出比。
如果收入端受限,那么AI是否至少可以降低成本?
从理论上看,答案是肯定的。来自多伦多大学与欧洲多中心合作团队在2025年的一项系统综述(El Arab等)中指出,AI能够通过减少误诊、优化资源配置以及进行提前干预,从而降低长期医疗成本。
但问题在于,这些“降本”往往发生在系统长期层面,而不是医院短期财务报表上。
进一步来看,斯坦福大学与哈佛医学院学者Khanna等人在研究指出:
AI在“治疗路径”中的降本效果明显强于“诊断环节”。
换句话说,大多数当前医疗AI(影像识别、辅助诊断)主要提升的是效率,而真正决定成本的,则是治疗决策与路径管理。如果AI没有进入这一层,那么它对成本的影响其实是有限的。
与此同时,引入AI本身会带来一整套新增成本——
系统采购、算力设备、接口开发等显性成本;
数据治理、模型维护、安全与合规等隐性成本;
职工培训、流程调整、跨部门协同等组织成本;
以及,还有一个往往被低估的维度——风险成本:一旦AI判断出错,责任仍然主要由医生和医院承担。
因此,从医院角度看:AI并不是“天然降本工具”,而是一项需要前期投入、回报不确定的系统性投资。
3
头部医院VS中小医院:
AI的收益是非对称的
医疗AI的经济价值,并不是均匀分布的。
一项基于941家医院的实证研究( Journal of Business Research,2024)发现,AI应用的正向绩效更容易在市场份额较大的医院中体现。
对于头部三甲医院而言:
它们拥有更大规模的数据、更成熟的信息化基础、更强的医生团队以及稳定的患者流量。AI可以在此基础上进一步提升效率、接纳更多患者;强化质量、提升品牌信任;支撑科研、获取更多资源。
从而形成了一种“能力放大器”——即虹吸现象。
但对于中小医院:
情况往往相反。它们既缺乏数据规模,也缺乏系统集成能力,同时患者流量本就有限。AI很难带来显著收入,却会增加固定成本。
更重要的是,如果AI提升了头部医院的效率,它们可以接纳更多患者,反而会加剧资源集中。
这意味着:从社会层面来看,在推广分层诊疗的大环境下,AI可能只会“放大差距”,这在政策上是相当矛盾的。
4
如何让医院更愿意引入AI?
如果问题的核心是“医院没有足够动机”,那么解决路径必须从激励结构入手。
这里提供几个不成熟的想法,供讨论:
第一,支付体系中是否可以体现效率激励。
如果医院通过AI降低了成本,是否能允许其保留部分节约收益,而非全部被医保吸收。
第二,责任边界是否需要重新讨论。
在现有框架下,AI更多只是“辅助工具”,但责任仍主要由医生承担。在这种情况下,医生天然就会更加保守。未来是否需要探索更清晰的责任划分机制,甚至在特定场景下引入“系统责任”的概念。
第三,从“工具引入”走向“流程重构”。
单点模型的价值是有限的。真正可能产生效果的,其实是将AI嵌入到诊疗路径中,改变决策结构本身。
5
进一步的问题
如果把视角再往前推,会发现一些更值得讨论的问题:
当医疗支付从“按病种”走向“按结果”、甚至“按价值”时,AI的价值是否才能够被真正释放?
如果AI显著降低医疗成本,节约下来的资源又应该如何分配——是归医院、医保,还是患者?
在AI强化头部医院优势的趋势下,中小医院是否需要走向区域共享或平台化能力?
……
参考文献:
Wang, X. et al. (2026). Impact of Diagnosis-Related Groups Payment on Hospital Costs in China. Health Policy and Technology.
Zhang, Y. et al. (2024). Unraveling the effects of DIP payment reform on inpatient healthcare: insights into impacts and challenges. BMC Health Services Research.
El Arab, R. et al. (2025). Systematic review of cost effectiveness and budget impact of artificial intelligence in healthcare. International Technology and Economy Bulletin
Khanna, Narendra N et al.(2022) Economics of Artificial Intelligence in Healthcare: Diagnosis vs. Treatment. Healthcare
Sahni, N. et al. (2023). The Potential Impact of AI on Healthcare Spending. National Bureau of Economic Research (NBER Working Paper).
Pham, H. et al. (2024). Determinants and performance outcomes of artificial intelligence adoption: Evidence from U.S. Hospitals. Journal of Business Research.
The End

硅基白大褂
本文部分信息、数据及图片整理自公开网络渠道,版权归原作者所有。如无意中侵犯了您的权益,请联系我们,我们将第一时间处理。
文案丨张起扬
排版丨亓怡然
审核丨朱静逸


