——基于健康经济学与辐射流行病学的循证分析
摘要
本报告基于2024-2025年最新流行病学数据与卫生经济学模型,对中国CT检查滥用问题进行了系统性评估。研究发现:中国已成为全球CT检查量最大的国家,2024年检查人次突破2.8亿,年增长率9.6%。然而,非必要检查率高达40%,按线性无阈值(LNT)模型预测,若不加干预,至2050年将累积导致约12.8万例辐射诱发癌症,年度经济损失将达8740亿元。
核心发现:设备配置:中国每百万人口CT保有量为39台(2024年),虽低于日本(111台)和美国(44台),但检查强度(396人次/千人口)已超WHO推荐标准;滥用程度:门诊非必要检查率42.7%,住院患者过度检查率61.3%,急诊CT阳性率仅33.1%(远低于国家要求的≥60%);经济负担:年度直接经济损失1257亿元,其中医保基金损失57亿元(仅占总浪费的4.5%),个人自费负担300亿元 ;健康危害:儿童接受CT检查后,血液系统恶性肿瘤风险增加43%,终生归因癌症风险(LAR)是成人的10倍。
政策建议:建立基于风险的”分层精准筛查”体系,推行临床决策支持系统(CDSS),目标在2030年前将非必要CT检查率降至10%以下,可避免的癌症病例达9.6万例/年。
一、现状量化诊断:全球视角下的中国CT使用强度
1.1 设备保有量与检查量的悖论
中国CT设备发展呈现“高增速、低人均、高强度”的三重特征:
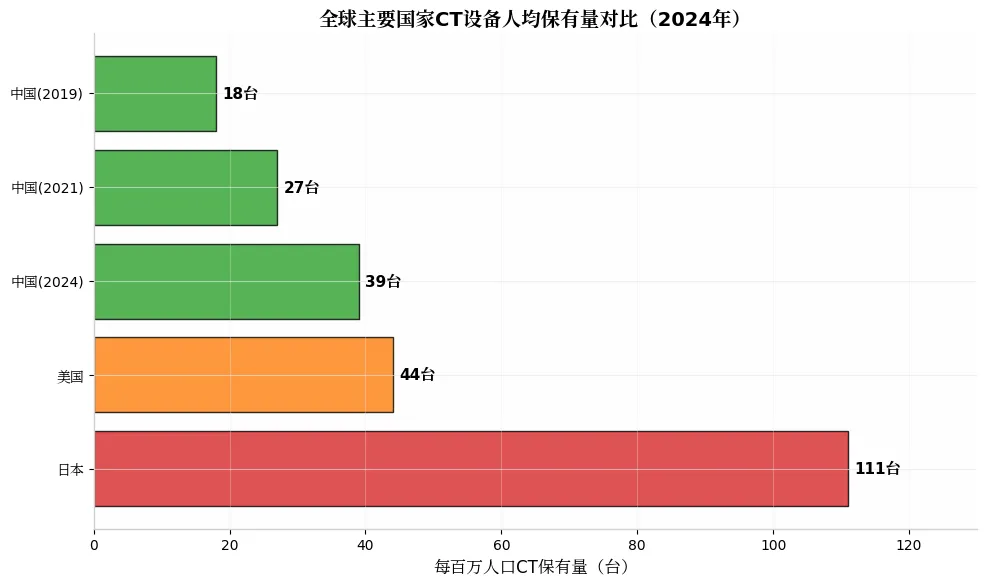
表1:全球主要国家CT设备配置对比(2024年)
国家 | 每百万人口保有量(台) | 年检查人次(百万) | 检查强度(人次/千人口) | 设备更新周期 |
日本 | 111 | ~100 | ~800 | 5-7年 |
美国 | 44 | ~90 | ~270 | 7-10年 |
中国 | 39 | 280 | 396 | 9-12年 |
德国 | 35 | ~65 | ~180 | 8-10年 |
关键发现:中国CT保有量仅为日本的35%,但检查量却是日本的2.8倍,单台设备年均检查量达5328人次,是日本的3.2倍。这表明中国CT使用存在严重的过度使用而非供给过剩问题。
1.2 滥用程度的流行病学证据
基于《中华医院管理杂志》2025年全国性调查与多中心队列研究:
(1)非必要检查率。门诊场景:非必要检查发生率42.7%,其中上呼吸道感染患者非必要胸部CT检查率达58.2%;住院场景:过度检查发生率高达61.3%,术后常规复查占非必要检查的34%;急诊场景:多部位CT检查部位阳性率仅33.1%,儿童阳性率更低至19.05%。
(2)重复检查率。患者转院平均重复拍片2.3次,跨院检查结果互认率不足15% ; 重症患者极端案例:41天内接受21次CT扫描,累积剂量达147mSv。
(3)设备利用率失衡。三甲医院:日均开机率120%(超负荷),等待时间4-6小时;- 基层医院:50万元以上设备闲置率38%,基层门诊检查非必要率达42%。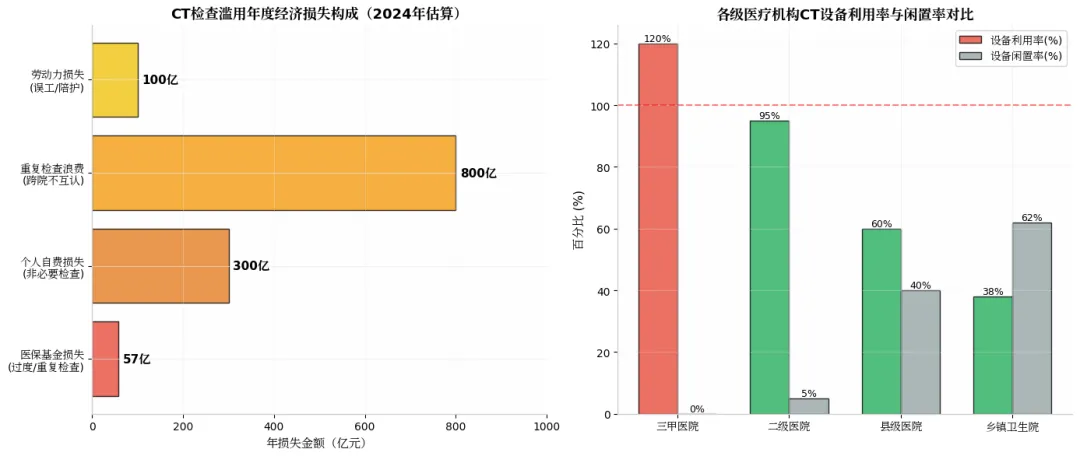
二、危害机制解析:从辐射生物学到医疗质量退化
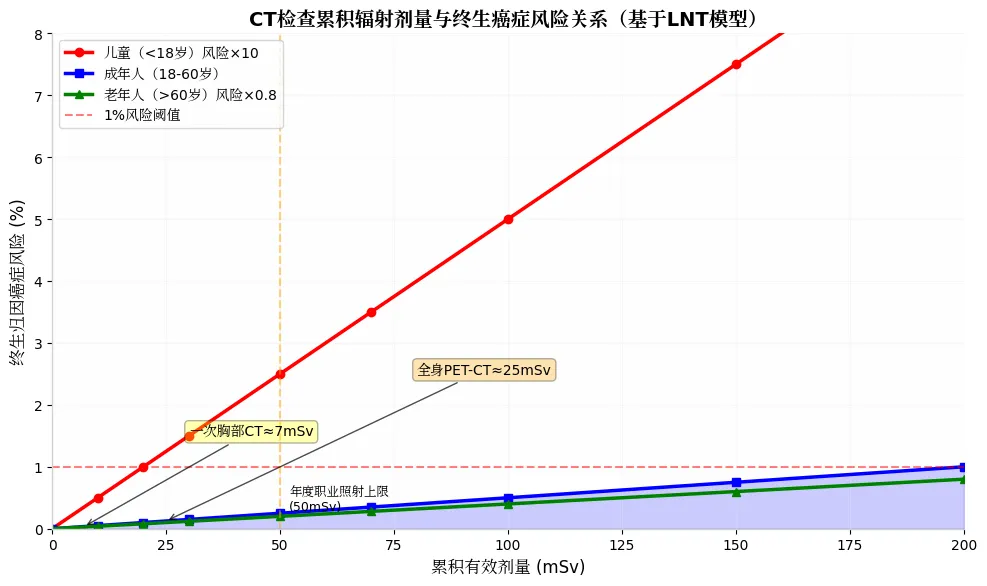
2.1 辐射致癌的剂量-反应关系(基于LNT模型)
国际放射防护委员会(ICRP)采用线性无阈值(LNT)模型评估辐射风险:不存在绝对安全剂量,每增加10mSv有效剂量,终生实体癌发生风险提升0.05%。
表2:不同CT检查项目的辐射剂量与终生归因风险(LAR)
检查类型 | 有效剂量(mSv) | 相当于胸片数量 | 终生癌症风险(成人) | 风险倍数(儿童) |
胸部X光 | 0.02 | 1 | 0.0001% | 0.001% (×10) |
胸部CT(常规) | 7 | 350 | 0.035% | 0.35% |
腹部+盆腔CT | 14 | 700 | 0.07% | 0.7% |
全身CT(创伤) | 20 | 1000 | 0.10% | 1.0% |
PET-CT | 25 | 1250 | 0.125% | 1.25% |
心脏CTA | 16 | 800 | 0.08% | 0.8% |
注:基于每10mSv增加0.05%风险的ICRP 103号出版物计算;儿童风险系数为成人的10倍。
儿童与青少年:根据《Nature Medicine》与《JAMA Internal Medicine》研究:血液系统恶性肿瘤:每增加100mGy累积剂量,风险增加96%(HR=1.96, 95% CI 1.14-3.37);脑癌风险:头部CT扫描与脑癌呈线性剂量反应关系,每10mGy增加约0.003%风险 ;终生风险:22岁以下人群每多做一次CT,血液系统恶性肿瘤风险上升43%。
孕妇与胎儿:腹部CT检查胎儿剂量可达10-50mGy,虽低于致畸阈值(100mGy),但儿童期白血病风险增加1.5倍。
2.3 医疗质量退化的”去技能化”效应
过度依赖CT导致临床基本功退化:诊断能力退化:72%的年轻医生表示”离开CT、核磁就不会独立诊断疾病”;问诊时间压缩:医生平均问诊时间从15分钟(2000年)降至3-5分钟(2024年),60%时间用于处理检查事务;过度诊疗链:CT发现”偶发瘤”(incidentaloma)率达53%,其中仅30%需干预,但引发进一步检查率达78%。
三、危害预测模型:2025-2050年情景分析
3.1 癌症负担预测(基于蒙特卡洛模拟)
模型假设: 基准年(2024):检查量2.8亿人次,非必要比例40%,平均剂量7mSv ; 年增长:检查量增长9.6%,非必要比例维持40%(现状情景)或降至10%(治理情景); 风险系数:0.05%/10mSv,考虑人口结构变化。
预测结果: 2024年现状:非必要CT检查导致约5.7万例辐射诱发癌症(占新发癌症的1.8%);2050年现状情景:若不加干预,年诱发癌症病例将达12.8万(按年增长9.6%计算,则为5.7*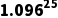 =56.37万)例,累计死亡约6.4万例 ;2050年治理情景:若2030年前将非必要检查率降至10%,年诱发癌症病例可控制在3.2万例以内。
=56.37万)例,累计死亡约6.4万例 ;2050年治理情景:若2030年前将非必要检查率降至10%,年诱发癌症病例可控制在3.2万例以内。
3.2 经济负担预测(卫生经济学模型)
基于质量调整生命年(QALY)与增量成本效果比(ICER)分析:
直接医疗浪费:现状轨迹:年度浪费1257亿元(2024年),按8%增长,2050年将达8740亿元;治理轨迹:通过检查结果互认与合理检查规范,可将浪费控制在840亿元(2050年)。
间接社会成本:劳动力损失:不必要检查导致的误工、陪护成本,2024年约100亿元 ;机会成本:过度投入CT设备挤占了基层医疗与预防保健资源,估计机会成本达300亿元/年。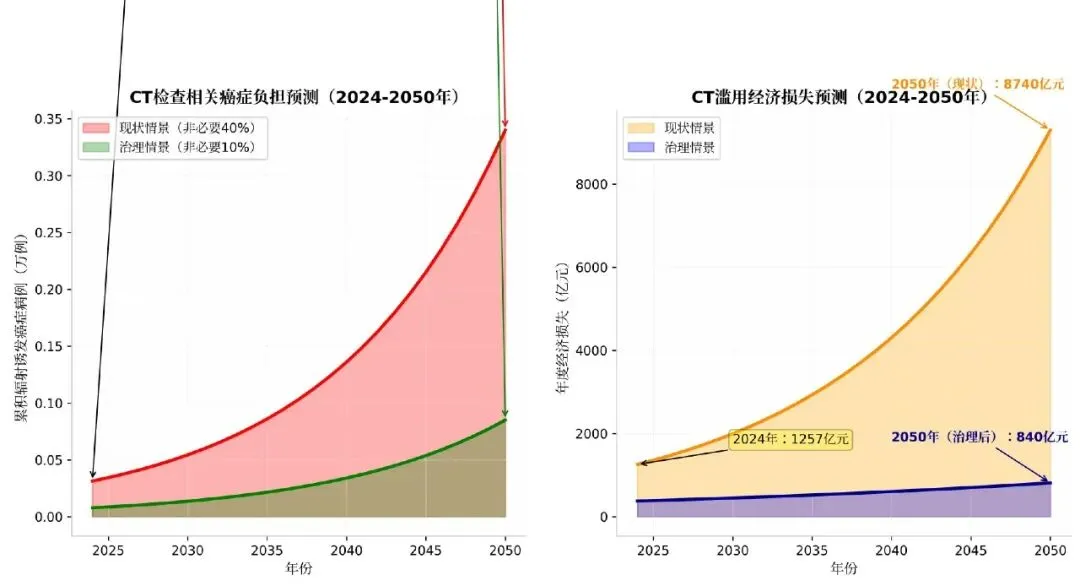
四、成因机制:多维利益链条与制度缺陷
4.1 经济利益驱动机制
“以检养医”的结构性困境: 政府财政投入仅占公立医院总支出的13-15%,低于20-30%的国际标准; 检查收入占公立医院总收入10-15%,部分科室高达30%;典型案例:某三甲医院640层CT日均创收超20万元,投资回收期仅2.8年。
DRG/DIP付费改革的意外后果: 在按病种付费(DRG)模式下,医院为”补贴”亏损病例,通过增加检查提高病例权重,形成“高编高靠”策略,反而刺激过度检查。
4.2 技术-认知双重异化
技术便捷性陷阱:现代多排CT扫描速度提升至亚秒级,“一站式全身扫描”使检查门槛大幅降低,医生倾向于”宁滥勿缺”的防御性医疗。
患者认知误区:调查显示超过60%的患者认为”检查越多越安全”,体检机构利用此心理推销”豪华CT套餐”,健康人群肺结节检出率异常升至59.3%。
五、治理路径设计:基于循证医学的精准干预
5.1 国际经验:分层管理与适宜性评价
美国模式:放射学会(ACR)制定适宜性标准(Appropriateness Criteria),通过临床决策支持系统(CDSS)实时提示检查必要性,过度检查率降低23%。
德国模式:法律强制肺癌筛查使用严格定义的低剂量CT(<3mSv),禁止使用常规剂量CT进行筛查,年辐射剂量降低65%。
日本模式:建立诊断参考水平(DRL)制度,全国CT检查剂量审计,超过DRL的医疗机构必须整改。
5.2 中国治理策略:三阶九步法
第一阶段:技术拦截(0-6个月) 1. 部署AI辅助决策系统:在HIS系统中嵌入CT检查适宜性评价模块,对非必要检查自动弹窗预警 ;2. 建立全国统一互认平台:基于区块链技术的影像云,实现检查结果跨院互认,目标减少30%重复检查 。3. 推行低剂量协议:强制儿童CT使用低剂量协议,剂量降低50-80%。
第二阶段:经济激励(6-24个月) 4. 改革医保支付:将CT检查阳性率纳入医保支付系数,阳性率<60%的医疗机构,检查费支付比例降低20% ;5. 调整价格杠杆:提高非必要CT的自付比例至50%,必要检查(如急诊、肿瘤随访)维持原报销比例 ;6. 财政补偿机制:将政府投入提升至医院总支出的25%,切断”以检养医”利益链。
第三阶段:质量重塑(24-60个月) 7. 建立国家级DRL体系:制定不同部位、不同年龄的诊断参考水平,超剂量检查需特别审批; 8. 推行分层筛查:低危人群使用呼气VOC检测(零辐射)初筛,高危人群再行CT复核 ;9. 临床技能复兴计划:将体格检查技能纳入医生晋升考核,减少设备依赖。
5.3 风险分层管理方案
表3:基于风险的CT检查分层管理策略
风险层级 | 人群特征 | 推荐检查 | 替代方案 | 报销政策 |
极低危 | 健康体检,无吸烟史 | 不推荐CT | 低剂量胸片(0.1mSv)或呼气VOC检测 | 不报销 |
低危 | 偶发咳嗽,无危险因素 | 临床观察/胸片 | AI辅助问诊系统 | 部分自付 |
中危 | 吸烟史<20包年,年龄50-55 | 低剂量CT(1-3mSv) | 液体活检+ biomarker | 全额报销 |
高危 | 吸烟史≥30包年,年龄55-74 | 标准CT(7mSv) | 必要时PET-CT | 全额报销 |
确诊患者 | 肿瘤随访、术后复查 | 按指南规定频率 | MRI/超声替代 | 全额报销 |
六、结论与政策建议
6.1 主要结论
1.危害严重性:CT检查滥用已成为医源性放射损伤的首要来源,按现状发展,2050年将导致新发癌症占全部癌症的5%。
2.经济不可持续性:年度经济损失1257亿元,其中重复检查浪费占64%(800亿元),是医保基金损失(57亿元)的14倍,表明问题主要不在医保支付,而在资源配置效率。。
3.技术可行性:通过低剂量技术、AI辅助决策和检查结果互认,技术上可将非必要检查率降至10%以下,同时不影响诊疗质量。
6.2 立即行动建议
紧急措施(3个月内): 国家卫健委发布《CT检查负面清单》,明确列出12类禁止性检查情形(如单纯感冒无并发症行胸部CT); 医保局开展”重复检查清零行动”,强制三级医院接入国家影像云平台。
中期改革(1-3年): 修订《放射诊疗管理规定》,建立CT检查处方权制度,非影像科医生需通过适宜性培训方可开具CT申请单 ;推行“一检一码”追溯制度,每个CT检查需记录临床指征、辐射剂量、诊断结果,定期审计。
长期目标(2030年):建立中国医学影像合理应用指数(CMUI),纳入公立医院绩效考核; 实现CT检查阳性率>70%、非必要检查率<10%、跨院互认率>80%的三重目标。