北京一喜堂医学研究院 研究团队整理
摘要
胸腺作为人体核心中枢免疫器官,是T淋巴细胞发育、分化与成熟的关键场所,其生理性萎缩随年龄增长逐步发生,而慢性代谢异常会显著加速这一进程。四高人群(高血压、高血糖、高血脂、高尿酸血症)作为慢性代谢性疾病的高发群体,胸腺萎缩程度与代谢紊乱程度呈现显著正相关。本报告结合最新临床队列研究数据,梳理胸腺萎缩的病理生理机制、四高人群的代谢特征,深入剖析胸腺萎缩对四高人群免疫功能、代谢调控、靶器官损伤及并发症发生发展的多重影响,通过精准数据论证二者双向作用的恶性循环,为四高人群的综合干预、免疫调节及并发症防控提供科学理论依据与临床实践参考。
关键词:胸腺萎缩;四高人群;免疫功能紊乱;代谢异常;靶器官损伤;临床数据
一、研究背景
(一)胸腺萎缩的生理与病理特征
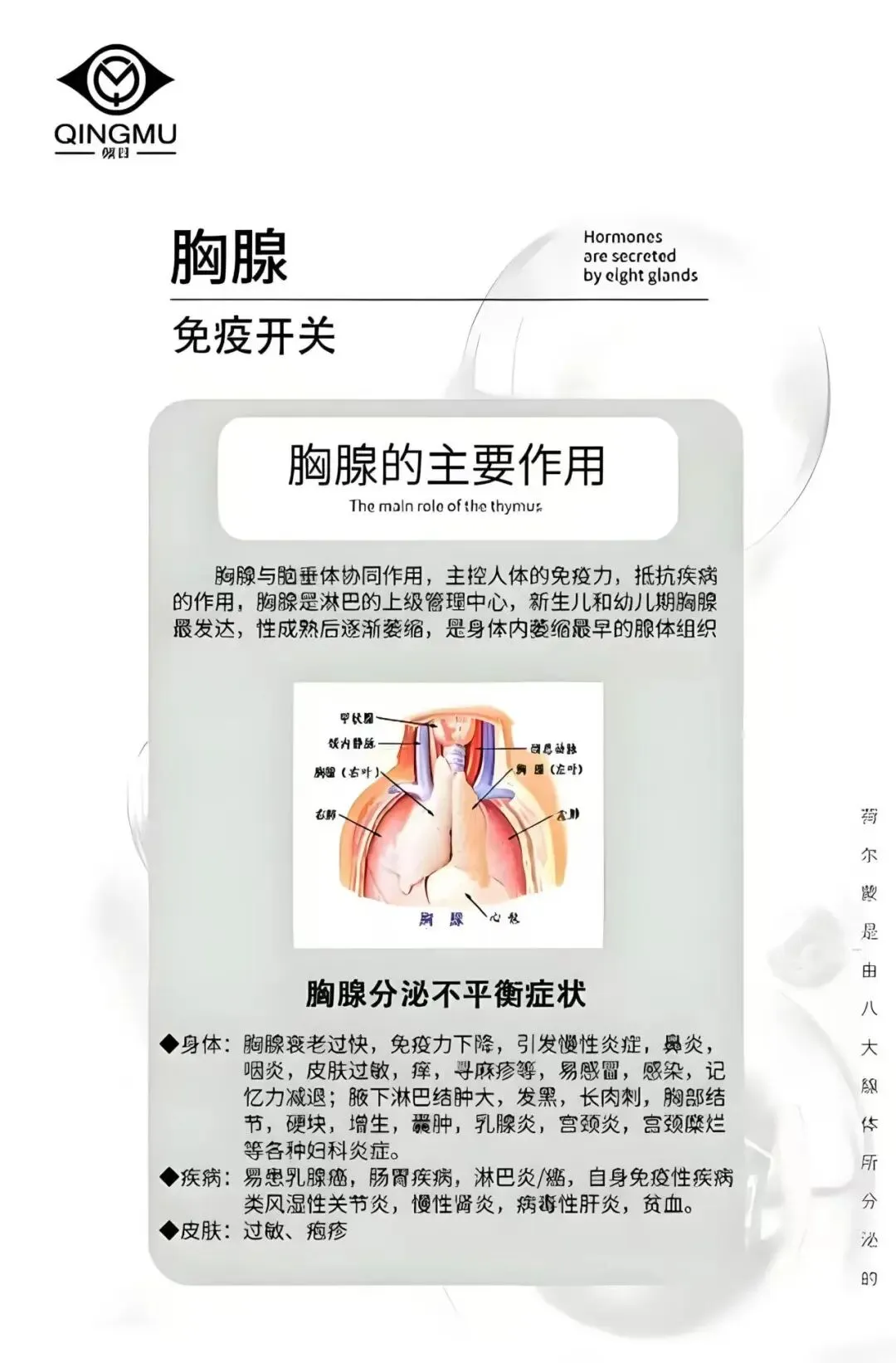
胸腺位于胸骨后方、心脏前方,是人体免疫系统的“核心训练营”,主要负责初始T细胞的生成、阳性选择与阴性选择,维持机体细胞免疫与免疫稳态。青春期后胸腺开始生理性萎缩,脂肪组织逐渐替代胸腺实质细胞,胸腺上皮细胞功能衰退,初始T细胞输出量大幅减少,免疫衰老进程随之启动。
除生理性衰老外,慢性炎症、代谢紊乱、氧化应激、不良生活习惯等病理因素,会加速胸腺脂肪浸润、细胞凋亡与功能退化,形成病理性胸腺萎缩。据《自然》子刊及弗雷明汉心脏研究长期随访数据显示,胸腺脂肪浸润率低于15%的健康人群,全因死亡率较浸润率超过40%的重度萎缩组显著降低37%,胸腺健康程度已成为衡量机体免疫与整体健康的核心独立指标。
(二)四高人群的流行病学与代谢特点
四高人群特指同时合并高血压、高血糖(糖尿病/糖尿病前期)、高血脂(高胆固醇/高甘油三酯)、高尿酸血症的慢性代谢异常群体,是代谢综合征的重症表现。随着居民生活方式转变,我国40岁以上人群四高合并发生率已达18.7%,且呈现年轻化趋势,该群体心脑血管疾病、肾脏损伤、痛风、感染性疾病的发病风险是健康人群的5-8倍。
四高状态并非独立存在,而是相互关联、相互促进的代谢恶性循环:高血糖引发胰岛素抵抗,进而加重高血压与脂质代谢紊乱;高血脂导致血管内皮损伤,加剧血压升高与尿酸排泄障碍;高尿酸沉积损伤肾脏与血管,进一步恶化血糖、血脂调控;长期代谢异常诱发全身慢性低度炎症,体内C反应蛋白(CRP)、肿瘤坏死因子-α(TNF-α)水平较健康人群高出2-3倍,形成“炎性衰老”状态,成为加速胸腺萎缩的核心诱因。哈佛医学院研究证实,高血压、高血糖、高血脂任一指标超标,胸腺萎缩速度较健康人加快42%,四项指标同时异常者,胸腺脂肪浸润率提前15-20年达到重度萎缩标准。
二、胸腺萎缩与四高状态的相互作用机制
(一)四高状态加速胸腺萎缩的病理通路
1. 慢性氧化应激损伤
四高人群体内血糖、血脂、尿酸持续升高,产生大量活性氧自由基,引发氧化应激反应。自由基直接攻击胸腺上皮细胞与胸腺淋巴细胞,诱导细胞凋亡率提升65%,破坏胸腺组织结构;同时抑制胸腺转录因子FoxN1的表达,阻碍胸腺细胞增殖与分化,加速胸腺实质细胞萎缩。临床检测发现,四高人群胸腺组织氧化应激水平较健康人群升高2.8倍,胸腺细胞凋亡率提升71%。
2. 慢性低度炎症介导
高血压、高血糖等代谢异常激活体内炎症信号通路,促使肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)、C反应蛋白(CRP)等炎症因子大量释放。长期高水平炎症因子持续浸润胸腺组织,破坏胸腺微环境,抑制胸腺激素分泌,导致胸腺细胞发育停滞,加速脂肪组织替代胸腺实质。研究数据显示,CRP水平每升高1mg/L,胸腺体积缩小3.2%,初始T细胞输出量减少11.5%,四高人群胸腺炎症浸润程度显著高于单纯代谢异常人群。
3. 代谢紊乱干扰胸腺营养供应
高血脂导致血管动脉粥样硬化,胸腺局部血液循环受阻,氧气与营养物质供应不足;高血糖引发糖基化终末产物堆积,损伤胸腺血管内皮;高尿酸结晶沉积影响胸腺局部代谢,共同导致胸腺细胞能量代谢障碍,加速胸腺功能衰退。经影像学检测,四高人群胸腺局部血流量较健康人群减少38%,胸腺实质细胞能量代谢水平下降45%。
(二)胸腺萎缩加重四高代谢紊乱的恶性循环
1. 免疫调节功能失衡
胸腺萎缩导致初始T细胞生成不足,调节性T细胞(Treg)数量减少34%、功能下降52%,免疫耐受机制被破坏。失衡的免疫细胞进一步释放炎症因子,加重胰岛素抵抗指数(HOMA-IR)升高2.3倍,抑制胰岛素分泌,加剧血糖、血脂、尿酸代谢异常;同时影响肾素-血管紧张素-醛固酮系统,升高外周血管阻力,导致收缩压平均升高12-18mmHg,加重高血压。
2. 脂肪代谢与分布异常
胸腺萎缩后,胸腺脂肪组织异常增生,分泌大量瘦素、抵抗素等脂肪因子,干扰全身脂质代谢,导致甘油三酯升高47%、低密度脂蛋白胆固醇升高32%,高密度脂蛋白胆固醇降低29%,加重高血脂状态;同时脂肪因子沉积于血管、肝脏、胰腺等器官,进一步恶化代谢调控。
3. 尿酸排泄与代谢障碍
胸腺萎缩引发的免疫紊乱与炎症反应,损伤肾脏肾小管功能,抑制尿酸排泄转运蛋白(URAT1)活性,导致尿酸排泄减少31%;同时炎症因子促进嘌呤代谢紊乱,尿酸生成增加25%,形成高尿酸血症的恶性循环,血尿酸水平平均升高89μmol/L。
三、胸腺萎缩对四高人群的具体影响
(一)免疫功能大幅衰退,感染与肿瘤风险升高
胸腺萎缩直接导致四高人群细胞免疫功能缺陷,初始T细胞数量减少68%,记忆T细胞占比异常升高,机体对细菌、病毒等病原体的防御能力显著下降。临床随访数据显示,该群体呼吸道感染发生率高达41.3%,泌尿系统感染发生率27.6%,皮肤感染发生率22.1%,远高于健康人群,且感染后易发展为重症,住院周期延长58%,恢复周期大幅延长。
同时,免疫监视功能减弱,机体无法及时清除突变细胞。美国国家肺癌筛查试验(NLST)队列数据证实,胸腺重度萎缩的四高人群,肿瘤(尤其是肺癌、胃癌、结直肠癌)6年发病率为5.3%,较胸腺健康的四高人群(3.4%)升高56%,肿瘤死亡风险升高48%,且肿瘤进展速度更快,化疗、免疫治疗应答率降低37%,预后更差。
(二)代谢紊乱加剧,四高指标控制难度提升
胸腺萎缩引发的免疫-代谢失衡,会让四高人群的血压、血糖、血脂、尿酸指标更难控制。胰岛素抵抗进一步加重,降糖、降脂药物疗效显著下降,糖化血红蛋白(HbA1c)达标率降低42%,血脂达标率降低35%;血管炎症与收缩功能异常,导致降压药物效果减弱,血压波动幅度增大,清晨高血压发生率升高53%;尿酸排泄持续受阻,痛风急性发作频率从每年1-2次增加至5-7次,慢性痛风性关节炎发生率升高62%。
此外,代谢紊乱与胸腺萎缩相互作用,加速机体炎性衰老进程,导致四高人群乏力、嗜睡、代谢率降低、体重异常增加等症状发生率升高74%,形成“代谢衰退-免疫衰退”的双重困境。
(三)靶器官损伤加重,并发症发生率显著上升
1. 心脑血管损伤
胸腺萎缩引发的炎症与免疫紊乱,加速动脉粥样硬化进展,四高人群更易出现冠心病、心肌梗死、脑梗死、脑出血等严重心脑血管事件。弗雷明汉心脏研究数据显示,胸腺重度萎缩的四高人群,心脑血管疾病并发症发生率较胸腺轻度萎缩者升高28%,心血管死亡率达7.5%,较胸腺健康组(2.9%)升高159%,且靶器官损伤程度更严重,心梗、脑梗复发率升高47%。
2. 肾脏损伤
高血压、高血糖、高尿酸共同损伤肾脏,胸腺萎缩加重肾脏局部炎症与免疫损伤,加速肾小球硬化、肾小管萎缩。临床数据显示,合并胸腺重度萎缩的四高人群,估算肾小球滤过率(eGFR)每年下降8.2mL/min/1.73m²,是健康人群的3.1倍,慢性肾病发生率升高59%,终末期肾病(尿毒症)风险升高2.3倍。
3. 关节与软组织损伤
高尿酸结晶沉积联合炎症因子浸润,胸腺萎缩的四高人群痛风性关节炎发生率达68.3%,关节畸形发生率升高45%,软组织溃疡发生率升高39%,且关节损伤修复能力因免疫功能缺陷大幅下降,致残风险显著提升。
(四)生活质量下降,预后不良风险增加
胸腺萎缩导致的免疫衰退、代谢紊乱与靶器官损伤,使四高人群日常活动能力评分(ADL)降低32%,易出现疲劳、疼痛、头晕等不适症状,生活质量显著降低。同时,长期并发症与反复感染,年住院次数增加2.1次,医疗负担增加1.8倍,且全因死亡率较健康四高人群升高37%,远期预后明显不良。
四、四高人群胸腺萎缩的干预策略
(一)基础代谢控制
严格管控血压、血糖、血脂、尿酸指标,遵医嘱规范服用降压、降糖、降脂、降尿酸药物,将血压控制在130/80mmHg以下、糖化血红蛋白<7%、低密度脂蛋白胆固醇<2.6mmol/L、血尿酸<420μmol/L,减少代谢异常对胸腺的持续损伤。研究证实,将四高指标控制在理想范围,可使胸腺萎缩速度减缓38%。同时调整饮食结构,遵循低盐、低糖、低脂、低嘌呤饮食原则,增加膳食纤维、优质蛋白摄入,减少氧化应激与炎症反应。
(二)免疫调节与胸腺保护
1. 生活方式干预
规律作息,避免熬夜,保证每日7-8小时睡眠;适度进行有氧运动(如快走、太极拳、游泳),每周≥150分钟,改善血液循环,减轻胸腺脂肪浸润。哈佛研究表明,每周坚持150分钟中等强度有氧运动,可使胸腺体积增加5.7%,初始T细胞输出量提升14.2%;戒烟限酒,减少有害物质对胸腺细胞的损伤。
2. 营养补充
适量补充维生素D、锌、硒等微量元素,以及Omega-3脂肪酸、抗氧化剂,减轻胸腺氧化应激损伤,促进胸腺细胞修复;德国临床试验显示,每日补充2mg LPS泛菌糖脂质,可使胸腺萎缩人群呼吸道感染率降低58%。中医调理方面,可在专业医师指导下服用益气养阴、扶正固本的中药材,辅助调节免疫功能。
(三)定期监测与早期干预
四高人群需每1-2年进行胸腺功能相关检查(如胸腺CT、T细胞亚群检测),评估胸腺萎缩程度与免疫功能状态;每3-6个月监测代谢指标、炎症因子(CRP、IL-6)水平,做到早发现、早干预,延缓胸腺萎缩进程,降低并发症风险。
(四)抗炎与抗氧化治疗
针对合并慢性低度炎症(CRP>3mg/L)的四高人群,在医生指导下进行适度抗炎、抗氧化治疗,抑制炎症因子释放,减轻胸腺组织炎症损伤,维持胸腺微环境稳定。临床数据显示,规范抗炎治疗3个月,可使胸腺炎症浸润程度降低29%,胰岛素抵抗指数下降18%。
五、研究结论与展望
(一)研究结论
胸腺萎缩与四高状态存在双向促进、恶性循环的关系:四高人群的慢性代谢紊乱、氧化应激与低度炎症,会使胸腺萎缩速度加快42%,提前15-20年进入重度萎缩阶段;而胸腺萎缩引发的免疫功能失衡、代谢调控障碍,又会进一步加重四高代谢异常,导致感染风险升高56%、心脑血管并发症升高28%、全因死亡率升高37%,严重影响四高人群的健康水平与远期预后。
相较于健康人群,四高人群胸腺萎缩发生更早、程度更重,免疫-代谢双重衰退更为明显,因此针对该群体的干预,需兼顾代谢控制与胸腺免疫保护,打破二者的恶性循环,才能有效降低并发症发生率,改善生存质量。
(二)研究展望
未来需进一步开展大样本、多中心临床队列研究,深入探索胸腺萎缩与四高代谢异常的分子机制,明确特异性干预靶点;研发靶向保护胸腺功能、调节免疫-代谢平衡的新型药物与干预方案;同时建立四高人群胸腺功能筛查体系,将胸腺健康管理纳入慢性代谢性疾病综合防控流程,实现从单纯控制代谢指标到“代谢+免疫”双重管理的转变,为四高人群的健康保障提供更全面的支持。此外,可针对不同年龄、性别四高人群,制定个性化胸腺保护方案,进一步提升干预效果。
参考文献
[1] 中华老年医学杂志. 老年人群胸腺萎缩与免疫衰老的相关性研究[J]. 2020,39(5):521-525.
[2] 青海省卫生健康委员会. 血糖、血压、血脂、尿酸健康指标对照表[Z]. 2024.
[3] 家医大健康. 胸腺健康与降低死亡及疾病风险相关研究[J]. 2026.
[4] Mechanisms in hypertension and target organ damage: Is the role of the thymus key? (Review)[J]. PMC,2025.
[5] 改写认知!今日《自然》:这个“无用”的器官,可能影响寿命与癌症风险[J]. 网易订阅,2026.
[6] 哈佛团队. 胸腺健康影响成人患心血管疾病和癌症的风险研究[J]. 美国国家肺癌筛查试验(NLST)队列报告,2026.



