哈喽,大家好!
我是漳州小牧,是一名营养师。
随着生活方式的改变,在传统“三高”之后,高尿酸已然成为困扰现代人的第四高慢病。
曾经的我,也和众多“酸友”一样,常年饱受痛风折磨,那种如同女人分娩的痛,硬生生掰断关节的疼,经历过的人都刻骨铭心。
如今通过系统调理,我早已告别痛风困扰。也正因我淋过雨,才更懂为别人撑伞。

作为大健康从业者,我希望把专业、靠谱的尿酸底层逻辑和调理方法,分享给更多被高尿酸、痛风困扰的朋友。
这是我在公众号发布的第一篇关于高尿酸深度科普报告,全文从概念、成因、代谢、溶晶痛到科学解决方案一次性说清楚道明白。
一、高尿酸血症与痛风
1.高尿酸血症是因嘌呤代谢紊乱导致的一种慢性代谢性疾病,临床上分为原发性和继发性两大类。
①原发性高尿酸血症:主要由尿酸排泄减少或生成增多所致;
②继发性高尿酸血症:则是由各类系统性疾病(白血病、慢性肾病、多发性骨髓瘤等)或服用某些抑制尿酸排泄的药物(阿司匹林、呋塞米)诱发。
而痛风是高尿酸血症进展到一定阶段出现的典型临床表现。
2.痛风的危害:
①急性关节炎发作时(常发生于脚趾关节、踝关节、膝关节),影响活动能力和生活质量;
②痛风石(尿酸钠结晶)会造成关节结构、骨质破坏,导致畸形(不可逆);
③并发症(如尿酸性肾结石)导致慢性肾功能损伤,增加泌尿系统感染风险。
3.高尿酸血症的临床诊断标准:
血清尿酸测定,需检测正常嘌呤饮食状态下非同日两次空腹血尿酸水平,
男性>420μmol/L,
女性>357μmol/L。
补充说明:已确诊痛风的患者,建议将血尿酸长期控制在300μmol/L以下,减少复发及并发症风险。

二、尿酸的产生
首先我们来了解一下尿酸是怎么来的:
绝大多数哺乳动物体内有尿酸氧化酶,可以将尿酸分解为尿囊素。尿囊素的水溶性非常高,很容易通过肾脏排出体外。然而,人类在进化过程中,功能性尿酸氧化酶基因发生缺失失活,无法继续分解尿酸。所以,对于人类而言,尿酸是嘌呤代谢的最终产物。
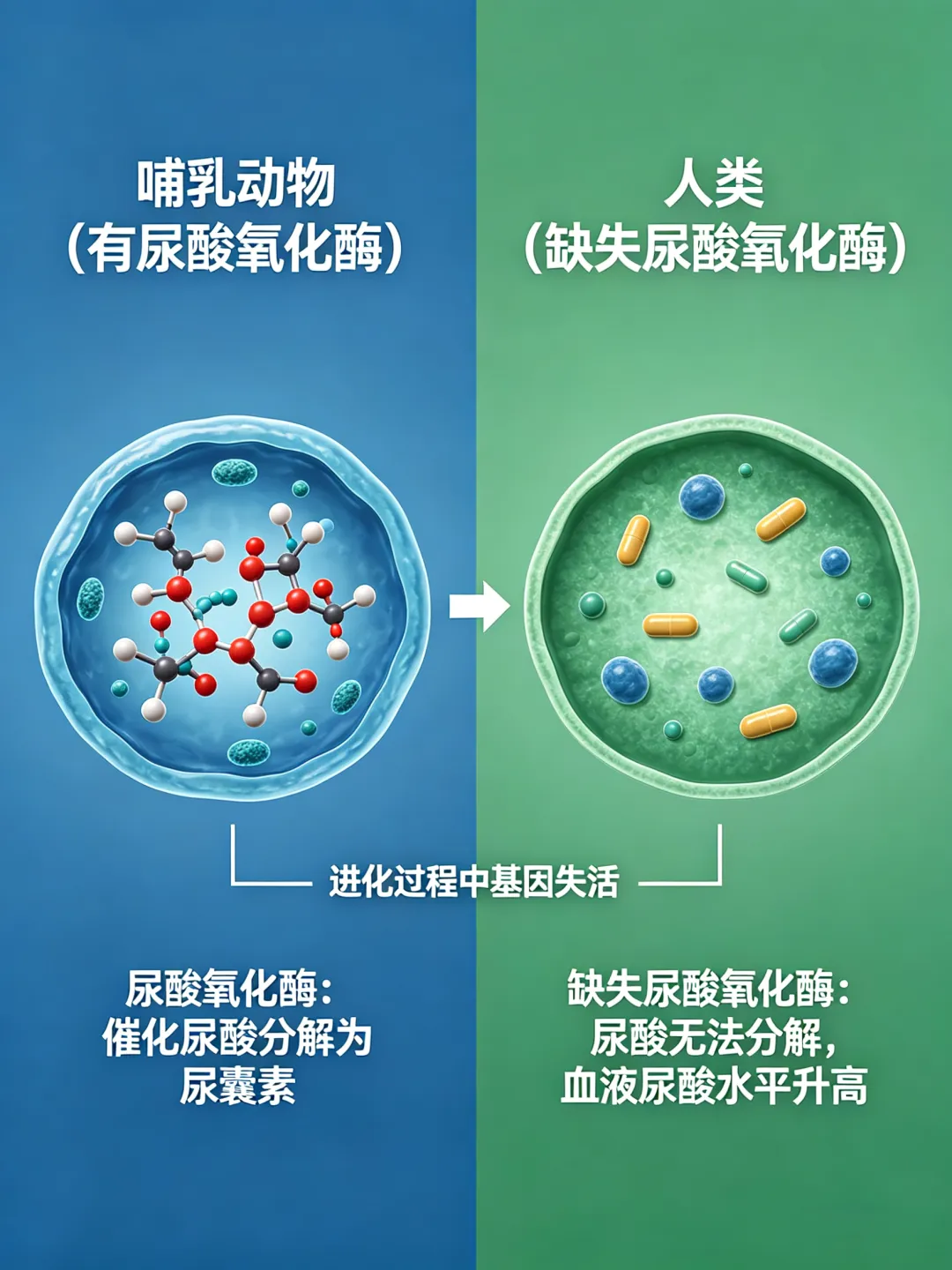
1.嘌呤的产生分为内源性和外源性。
①顾名思义,外源性就是通过外界摄入获得的嘌呤,也就是大众熟知的控尿酸需要限制的饮食来源。
常见的高嘌呤食物有:
啤酒+海鲜(痛风套餐);
浓肉汤(包括火锅、高汤):如漳州这边的卤面、沙茶、生烫等;
动物内脏(大肠、心、肝、肺、肚),老板都会贴心问你,要涮什么料;
植物类(花菜、紫菜、菠菜、香菇);
加工的豆制品(豆泡、豆皮、腐竹);
果糖饮料(果汁、奶茶、可乐)等。
外源性嘌呤约占总嘌呤产生20-25%

②内源性就是人体自身会产生的嘌呤。因为细胞新陈代谢、凋亡更新,细胞核内DNA和RNA分解产生(腺嘌呤、鸟嘌呤),另外代谢活跃的组织、器官(如肌肉、肝脏)也会持续产生。
内源性嘌呤约占总嘌呤产生的75-80%。
2.由此可见,内源性嘌呤是体内尿酸生成的主要来源,也是调控尿酸水平的核心关键。
尿酸产生的全过程:DNA/RNA/ATP→核苷酸→核苷→嘌呤→尿酸
①DNA/RNA(核酸酶)→核苷酸(如AMP、GMP、IMP等)
ATP(激酶)→ADP(腺苷酸激酶)→AMP
知识补充:AMP+ATP=2ADP,物质、能量守恒,只是转移。
②核苷酸(核苷酸酶)→核苷(如腺苷、鸟苷)
AMP→腺苷
GMP→鸟苷
关键中间产物:腺苷(腺苷脱氨酶)→次黄苷(肌苷)△快速代谢到次黄嘌呤阶段
③核苷(嘌呤核苷磷酸化酶)→嘌呤(腺嘌呤、鸟嘌呤、次黄嘌呤)
腺苷→腺嘌呤
鸟苷→鸟嘌呤
次黄苷→次黄嘌呤
④腺嘌呤(腺嘌呤脱氨酶)→次黄嘌呤,△此酶活性低,主要还是通过腺苷→次黄苷→次黄嘌呤
鸟嘌呤(鸟嘌呤脱氨酶)→黄嘌呤,
次黄嘌呤(黄嘌呤氧化酶)→黄嘌呤,
黄嘌呤(黄嘌呤氧化酶)→尿酸。
三、尿酸的代谢
尿酸的代谢主要是通过肾脏和小肠这两条路径,代谢比例约2:1。
1.肾脏:①血液流经肾脏时,几乎所有的尿酸(约100%)都能自由通过肾小球滤过膜进入肾小囊,形成原尿;
②原尿流经近曲小管时,滤出的尿酸绝大部分(约90%)会被主动重吸收回血液;
在近曲小管的稍后段以及远曲小管,重吸收的一部分尿酸(约50%)会被主动分泌到肾小管管腔中,随后在更远端的肾小管被再次重吸收。
③经过这一系列的肾小球滤过、近曲小管重吸收、肾小管分泌、远端二次重吸收的复杂过程后,最终仅有约10%的尿酸可通过尿液排出体外。
2.小肠:约5%的尿酸会分泌到肠道,由肠道菌群中携带尿酸氧化酶的微生物进行分解,最终代谢产物随粪便排出。
四、降酸的解决方案
知道了尿酸的产生和代谢,那么解决起来就围绕两大点展开:
1.针对嘌呤源头调控
①外源性:调整饮食结构,坚持健康膳食习惯,严格控制高嘌呤食物摄入。再强调一下,特别是啤酒!
②内源性:改善生活方式,避免熬夜,严格戒烟限酒,减少肝细胞异常凋亡,降低自由基对细胞的破坏。
2.针对尿酸源头调控
①减少尿酸生成:
嘌呤代谢为次黄嘌呤和黄嘌呤,都是在同一个酶——黄嘌呤氧化酶作用下合成尿酸。
临床常用的药物为非布司他(C₁₆H₁₆N₂O₃S)、别嘌醇(C₅H₄N₄O),通过抑制黄嘌呤氧化酶的活性来达到减少尿酸生成。

②促进尿酸代谢:
代表药物为苯溴马隆(C₁₇H₁₂O₃Br₂),通过抑制肾小管对尿酸的重吸收来促进代谢。
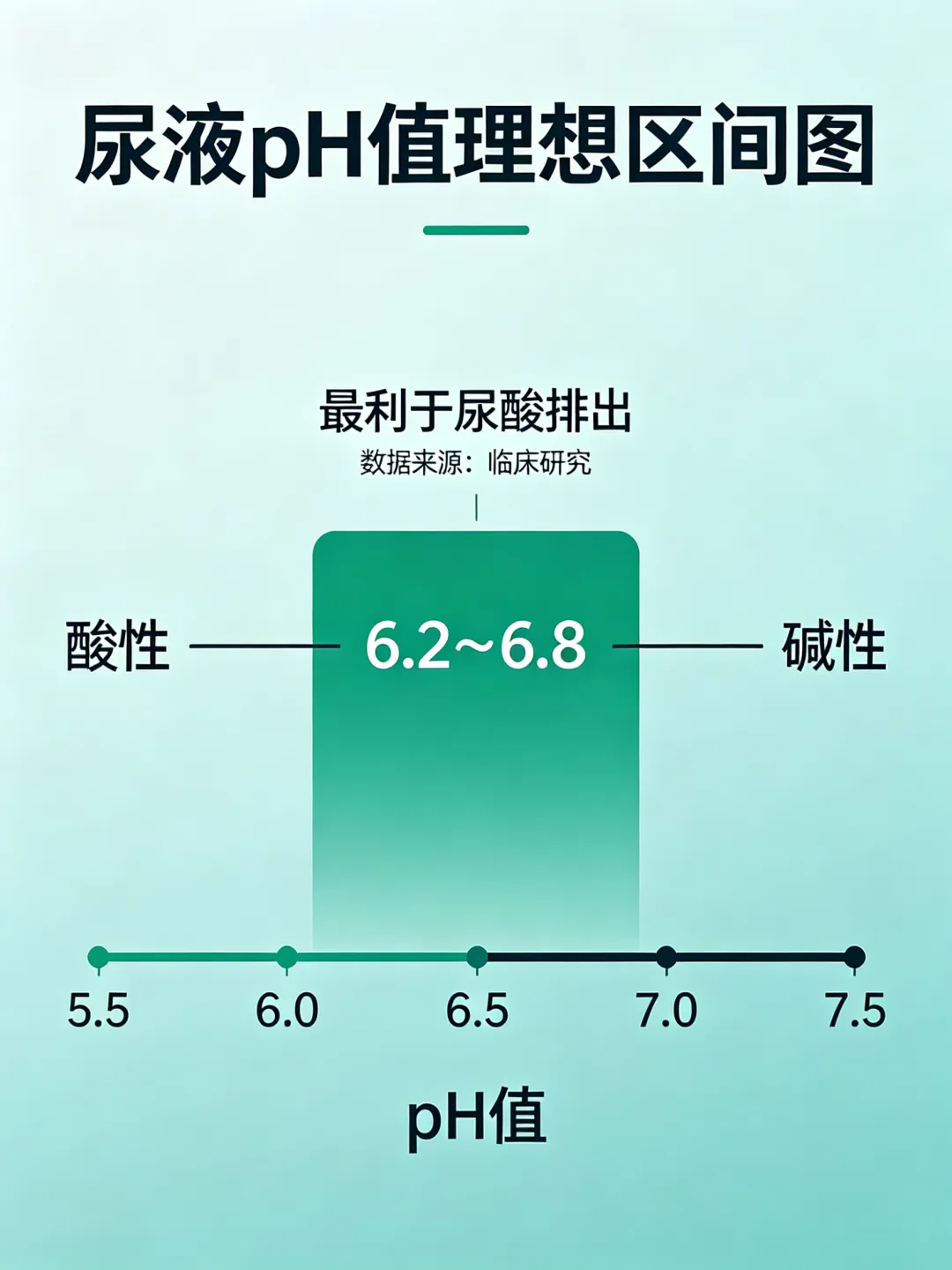
另外可适量服用碳酸氢钠(小苏打),碱化尿液,将尿pH值维持在6.2~6.8的理想区间也有利于尿酸排出。
需要特别提醒:各类降尿酸药物均存在一定副作用,易刺激胃肠道、加重肝脏解毒与肾脏代谢负荷,长期或不当服用可能损伤肝肾功能,属于典型“伤敌一千,自损八百”。所有降酸药物均需在专业医生指导下规范使用,不可自行盲目服用。
五、那有没有无副作用的解决方案呢?
答案是肯定的!——舒苓易+维生素C
天然植萃协同营养成分,温和调控尿酸,适合长期日常调理。
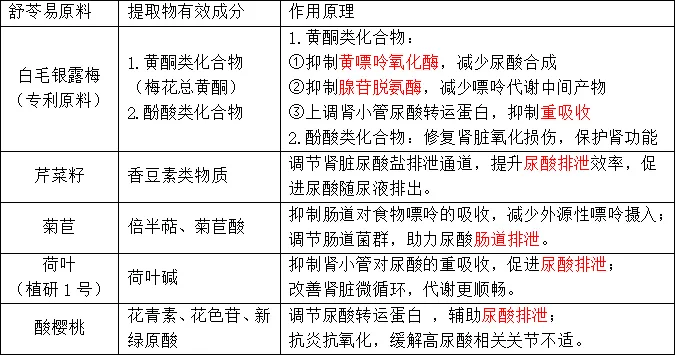
1.舒苓易精选白毛银露梅、芹菜籽、菊苣、荷叶、酸樱桃五大天然植萃,构建“抑尿酸合成、促尿酸排泄、护肾缓炎。

2. 维生素C:辅助促排,协同增效
VC可竞争性抑制肾小管尿酸转运蛋白URAT1活性,减少尿酸重吸收,促进尿酸随尿液排出;
同时抗氧化,减轻代谢氧化应激,与舒苓易协同强化降酸效果。
六、溶晶痛和镇痛建议
在很多人在降尿酸调理初期,会出现尿酸波动、甚至诱发痛风急性发作,这是什么原因?
这里需要了解一个专业概念:溶晶痛。
人体血尿酸水平平时处于动态平衡状态。生活中常会出现一种现象:有的人血尿酸高达600μmol/L却从不痛风发作,而有的人尿酸仅400μmol/L左右就频繁发作。核心原因在于血尿酸平衡被打破、浓度波动幅度过大,原本沉积在关节、软组织及周边组织的尿酸钠结晶,会进入反复溶解、析出的不稳定状态,原理如同盐水饱和度随温度变化,不断溶解又析出。
加之尿酸钠结晶呈不规则针状结构,极易刺激关节滑膜与软组织,加重红肿疼痛感。

溶晶痛并非调理无效,反而是尿酸结晶开始溶解、调理起效的正向信号。
每个人疼痛程度存在个体差异,日常可参考以下镇痛调理方案:
1. 非药物镇痛策略
① 采用流水冷敷方式为患处降温舒缓,不建议强行冰敷,避免造成皮肤麻木、不适感加重;
② 适当抬高患肢,保持位置高于心脏水平,借助重力促进组织液与炎症代谢物质回流,减轻肿痛;
③ 保证足量饮水,加快代谢循环,平稳度过溶晶痛阶段。
2. 药物镇痛策略
① 秋水仙碱:通过抑制粒细胞浸润和炎症反应,快速缓解急性痛风症状,尤其适用于发病24小时内;需严格小剂量使用,务必遵从专业医生指导。
② 非甾体抗炎药(如双氯芬酸钠、布洛芬):通过抑制环氧化酶活性,减少前列腺素合成,快速缓解急性炎症和疼痛。
③ 糖皮质激素(如泼尼松、甲泼尼龙):抗炎止痛效果强效,仅适用于前两类药物无效或存在用药禁忌的人群。
温馨提示:以上镇痛药物仅供科普参考,均需在医生指导下使用,切勿自行购药、服药。
以上分享如果对您有帮助,不妨用你发财的小手,来个“一键三连”~
往后我会在公众号持续更新营养科普、慢病调理、日常饮食干货,帮大家看懂身体、吃对食物。
关注漳州小牧,营养不迷路~